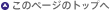喘息の基礎知識 (呼吸器内科)
喘息とは
喘息の診断
喘息の検査
- ・14. 喘息の検査
- ・15. 血液検査
- ・16. 胸部エックス線検査、胸部CT検査
- ・17. 呼気中一酸化窒素濃度(FeNO)
- ・18. ピークフロー(PEF)
- ・19. 呼吸機能検査
- ・20. フローボリューム曲線
- ・21. 気道可逆性
- ・22. 喀痰検査
喘息の治療
- ・23. 喘息の治療の原則
- ・24. 喘息の良好なコントロール状態
- ・25. 喘息の薬物治療
- ・26. 喘息の長期管理
- ・27. 発作を予防する治療(長期管理薬)
- ・28. 発作を抑える治療(増悪治療薬)
薬剤の説明
長期管理薬の種類
長期管理薬による治療
長期管理薬リスト
- ・40. 吸入ステロイド薬低用量(ICS)リスト
- ・41. 吸入ステロイド薬低容量(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
- ・42. 吸入ステロイド薬中容量(ICS)リスト
- ・43. 吸入ステロイド薬中容量(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
- ・44. 吸入ステロイド薬中等量(ICS)+長時間作用性抗コリン薬(LAMA)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
- ・45. 吸入ステロイド薬高容量(ICS)リスト
- ・46. 吸入ステロイド薬高容量(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
- ・47. 吸入ステロイド薬高容量(ICS)/長時間作用性抗コリン薬(LAMA)/長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
- ・48. 長時間作用性β2刺激薬(LABA)リスト
- ・49. その他の治療薬リスト
増悪治療薬による治療
増悪治療薬リスト
その他
はじめに
喘息(ぜんそく)、または気管支喘息は息が苦しくなって、胸がゼーゼーする症状を起こす病気です。自然に、あるいは吸入などの薬によって、症状は消失し、症状や病気などまるではなかったように感じます。
喘息の本当の正体は気管支(気道)に起きている、発赤やはれといった、症状に現れない炎症です。この炎症を放置することは、喘息発作の繰り返しや症状悪化、場合によっては亡くなる可能性もあるのです。
喘息の治療は、症状のない日常生活を送ることが目標の一つですから、現時点で症状がなく通常の生活できるということはうれしいことです。しかし、喘息の診断で治療を受けて、薬を続けるように指示を受けているのにも関わらず、症状がなくなると、病気を忘れて治療を止めてしまう人がいます。また、発作時にのみに応急処置で対応し、喘息の本体の治療をしない人もいます。
喘息が疑われる症状がある人は、医療機関を受診し診療を受けてください。また、喘息と診断されている人は、医師とよく相談し、根気良く診療を継続してください(秋葉直志)。
喘息とは
1. 喘息とは
喘息(ぜんそく)、気管支喘息とはどのような病気でしょうか。喘息予防・管理ガイドライン2021に記載のある定義を少し難しい表現ですが下に示します。
気管支喘息の定義は、「気道の慢性炎症を本態とし、変動性を持った気道狭窄による喘鳴、呼吸困難、胸苦しさや咳などの臨床症状で特徴付けられる疾患」である、と記載があります。
解説を加えますと、喘息(ぜんそく)は、肺の中の呼吸の空気の通り道である気道(きどう)に、長期的に起きているはれ(炎症:えんしょう)がその正体です。気道は筒状ですから、気道にはれが起こると、内腔は狭くなります(図1)。そのため、喘鳴(ぜいめい、ぜんめい:胸がヒューヒューする)、呼吸困難、胸苦しさや咳などの症状がでます。この症状は軽快や悪化を繰り返します。
喘息とは
| 喘息は発作により胸がヒューヒューし、苦しくなる病気です 喘息の本態は持続する気道のはれです 喘息は軽快や悪化を繰り返します |
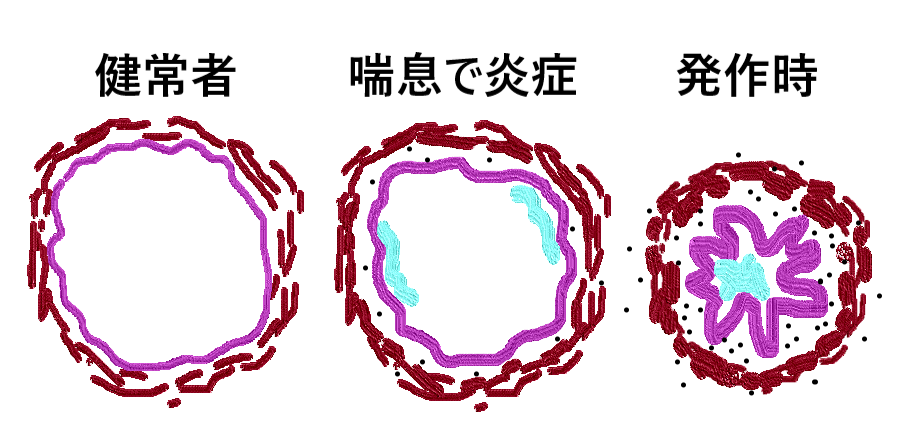
図1A左.健常者の気管支の外側に平滑筋(茶色)の束が走行しています。ここを平滑筋層といいます。その内側に気管支上皮(紫色)を持った粘膜層があります。気管支上皮の表面には刷毛(はけ)のような線毛を持った線毛上皮が並んでいます。線毛は粘液や異物を外に掃き出す役目をしています(作図:秋葉直志)。
図1A中央.喘息になると平滑筋層(茶色)と粘膜層(紫色)は肥厚し、炎症細胞(黒点)が入り込んできます。粘膜には粘液を分泌する気管支腺があり、気管支腺も増えます。気管支内腔には痰(水色)が増えます。
図1A右.発作が起こると、平滑筋層は収縮し短縮するので気管支は縛られたハムのように細くなります。平滑筋層と粘膜層は更に肥厚し、内腔は痰がからみ空気が通りにくくなります。
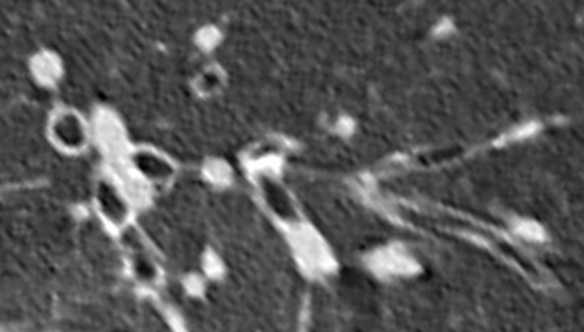
図1B.胸部CTで見た肺に囲まれた気管支と血管です。白くて丸いのが血管で、中が空洞になった丸いのが輪切りになった気管支で、右側にあるのが縦切りになった気管支です。気管支と肺動脈は伴走しています。
炎症のある気道は敏感になっていますから、気道はわずかな刺激で過敏に反応して、更に狭窄します。強い症状が起きると、これを発作と呼びますが、胸がゼーゼーする喘鳴(ぜいめい、ぜんめい)や息苦しさ、胸苦しさや咳(せき)を起こす病気です。喘息の治療は進歩していますが、命に係わる病気なので油断してはいけません。
2. 喘息の管理目標
喘息の治療目標は、発作を起こさないで健康な日常生活を送ることです。発作時の治療はもちろん重要ですが、第一の目標は、発作を起こす下地となっている気道の炎症を沈静化することです。喘息の管理目標を参考にすると以下のようになります。
症状のコントロール
| 喘息の発作を起こさないように、気道炎症をコントロールする。 (呼気中一酸化窒素濃度の測定、痰の好酸球検査) 肺の健康である、正常な呼吸機能を維持する。 (ピークフロー値(PEF)が予測値の80%以上、かつ日内変動が10%未満) |
喘息の将来目標
| 喘息で亡くならない 急性増悪を予防する 長期的に呼吸機能の悪化を防ぐ 健康寿命を延ばし長生きする。 |
3. 喘息治療の自己中止禁
喘息の治療をして症状がなくなると、多くの方は病気が治ったと思います。医師から毎日薬を使ってくださいと言われていたはずですが、もう何の症状もないからといって、次第に意識が薄れてしまいます(図2)。薬を使うのを忘れた、病院に行くのを止めてしまう、治療を中止してしまう方もいます。しかし、時期が来るとまた症状が始まります。放置しておけば症状は次第に悪化し、気道壁は厚く硬くなり戻らない状況になっていきます。これを気道のリモデリングといいます。
図2.喘息の病態と喘息の発作を表しています。喘息患者さんの気道には、慢性の炎症が起きています。毎日治療を続けることが大切です。症状がないときでも、気道の炎症は続いており、ホコリ、ダニなどのアレルゲンやタバコなどの刺激、ストレスなどが加わると、再び症状が現れてしまいます。ですから、症状がある時だけ、発作が起きた時だけ治療をしても十分ではないのです(作図:秋葉直志)。
図2左.喘息は普段は見えませんので何事もないように感じます。喘息発作(薄茶色)は時々出現し、人はそれに気付き対応します。
図2右.しかし、実際に大きく存在する喘息の病気の本態(薄茶色)は人から見えません。しっかりした病気があるにも関わらず、発作の時だけ対応して、発作が治まるとそのまま放置する。これでは病気は進行し発作も重症になり、肺機能も低下します。
喘息の本態は気管支の炎症であり、気管支の炎症の治療が完了しないと、症状は再燃し悪化してしまいます。是非、症状がないからといって治療を中止しないでください。
4. 気道とは
喘息の病気の本体のある気道(きどう)とはなんでしょう。気道とは、呼吸の空気の通り道です。鼻や口から始まり、咽頭(いんとう)、喉頭(こうとう)のあるのどから、気管、気管支から肺胞へ続く道です。
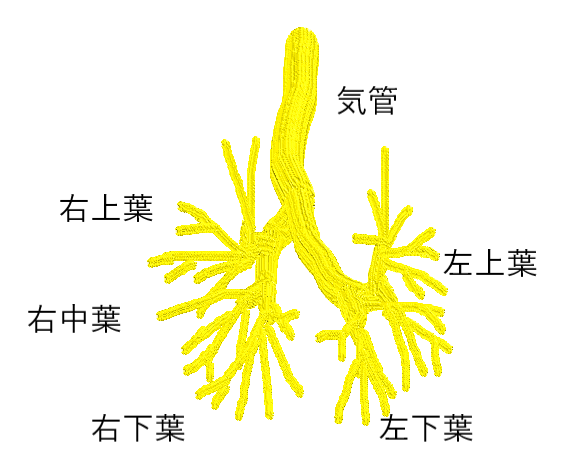
図3.気管は体の中央をおなか側へ走行し、その後左右に分かれて2本の右と左の主気管支になります。その後、左右の5本の上中下の肺葉気管支、更に分岐して19本の区域気管支、各々が2つか3つに分かれて亜区域気管支、その後、終末細気管支、呼吸細気管支、肺胞道となり肺胞に連なります(作図:秋葉直志)。
気道狭窄(きどうきょうさく)とは、気道は筒状なので、壁の収縮や腫れによって狭くなり、空気が通りにくくなる状態です。痰や粘液、腫瘍によって狭くなる、あるいは詰まって閉塞(へいそく)することもあります(図1)。
5. 炎症とは
たびたび登場する炎症(えんしょう)ですが、理解しにくい概念です。炎症は、生体の細胞や組織に損傷をもたらす侵襲(ストレス)に対する体の生体反応です。炎(ほのお)というのは古代ギリシャの時代に、燃えている炎のような病変と感じて炎症と表現したのでしょう。実際に、けがをした時や、膿んでしまった時は、赤くなり、熱くなり、腫(は)れて、ズキズキとした痛みがあり、おまけに動かしにくくなります。
炎症の研究をしたケルススは、紀元前1世紀のローマの人物です。ケルススは、炎症の4主徴を、発赤(rubor)、発熱(calor)、腫脹(tumor)、疼痛(dolor)の4つのorで名付けました。これは、けがや、膿んだときの症状に当たります。後に、機能障害(Functio leasa)が加えられ、この5つを重要な症状としました。
実際に病気としての炎症を列記してみましょう。外傷を考えると、擦り傷、切り傷、打撲、骨折、肝臓破裂などが起こると、外傷後に体が反応して回復作業を行います。これが炎症です。病気で起こる炎症は、肺炎、気管支炎、気管支肺炎、咽頭炎、副鼻腔炎、鼻炎、胃炎、腸炎、胃腸炎、腎炎、肝炎、肝炎、心外膜炎、などと数え切れません。
炎症はこのように病気として捉えられますが、ケガや異物から体を守る、あるいは回復するために細胞が活動する重要な生体反応です。
気管・気管支は空気の出入りによって常に外界と繋がっています。入ってくるものは、例えば、細菌、ウイルス、カビ、家ダニ、PM2.5、スギ・ヒノキ花粉、イヌ・ネコのペットの毛などです。異物が来ると体は自分を守るために、気管支の粘液分泌で絡み取り、気管支の線毛上皮で外に向かって送り出し、咳により痰として体の外に出そうとします。
この送り出すシステム以外にも、気道の中で外界から入って来たものに免疫で防御をしていますが、これもそれぞれの場では炎症を起こして戦っているのです。
6. アレルギーとは
私たちの体には、細菌・ウイルス・寄生虫などの感染性微生物や異物などから、身を守るための免疫という仕組みが備わっています。アレルギーとは、食物や薬剤、花粉、ほこりなど、通常は体に大きな害を与えない物質に対して、過剰な免疫反応が引き起こされることです。アレルギーは異物に対する過剰反応であり、結果として炎症を引き起こします。この免疫の働きが様々な症状を起こしてしまう状態がアレルギーです。
アレルギー疾患には、食物アレルギー、アトピー性皮膚炎、アトピー性皮膚炎、アトピー性咳嗽(がいそう)、アレルギー性鼻炎、花粉症、アレルギー性結膜炎、気管支喘息(ぜんそく)、薬剤・昆虫アレルギーなど、多様な疾患が含まれます。
喘息患者さんの気道に既に認識して覚えている抗原が入って来ると、その抗原を目標に対応している特異的IgE抗体が活動し、マスト細胞を活性化します。活性化マスト細胞から様々な物質(システイニル・ロイコトリエン)が産生され、気道平滑筋を収縮させます。また抗原があると抗原が来たことを知らせる抗原提示細胞として樹状細胞が活動し、Tリンパ球に伝えます。Tリンパ球から産生されるインターロイキンによって好酸球炎症が起こります。好酸球から産生されるMBPにより気道過敏性は亢進します。また、Tリンパ球はBリンパ球に抗原に対応した特異的IgE抗体を大量に作るように命じます。特異的IgE抗体は抗原を攻撃します。
喘息患者さんの気道には、このようなアレルギーまたは炎症が強弱をもって起きています。
7. アトピーとは
アレルギーによっておこる疾患名で、アトピー性皮膚炎、アトピー性湿疹、アトピー性喘息、アトピー体質があります。アトピー性皮膚炎は、かゆみをともなう湿疹が身体のさまざまな部分にできることが特徴で、皮膚が乾燥しやすく、皮膚のバリア機能が弱いため、外からの刺激に敏感な状態となっています。アトピー性皮膚炎は、原因物質といわれるアレルゲンにくりかえし接触することで皮膚に炎症が起こる症状のことを指しています。このほかにアレルギーによって咳が起こるアトピー性咳嗽もあります。
8. アトピー型喘息と非アトピー型喘息
喘息にはアトピー型喘息と非アトピー型喘息があります。アトピー性喘息は喘息の原因となる抗原(アレルゲン)が明確な病状です。一方、抗原(アレルゲン)が明らかでない非アトピー性喘息があります。明らかでない抗原には汚染物質、刺激物質、PM2.5、ウイルス、真菌(かび)などがあります。
小児喘息の大多数はアトピー性喘息ですが、成人喘息でもアトピー性喘息はその過半数を占めています。アトピー性喘息の抗原(アレルゲン)は家塵(じん)ダニ、つまり家のほこりにいるダニ、花粉や真菌、ペットへの感作もあります。
喘息患者さんの気道には炎症細胞であるリンパ球やマスト細胞、好酸球などが集まっています。マスト細胞や好酸球から物質が放出され、気道狭窄や気道過敏性の進展、気道構造改変が起こります。
喘息の診断
9. 喘息を疑う症状
喘息を疑う症状としては、発作性の呼吸困難、喘鳴(ぜいめい)、息苦しさ、咳の反復があります。症状は深夜や明け方に起こり易く、安静にしていても起こります。
深夜や明け方に多い、安静にしていても起きる、発作を繰り返すのは喘息の特徴です。 その他、喘息を考える症状の特徴には以下のような項目があります。
喘息を考える症状
| 症状 | 喘鳴(ぜいめい):ゼーゼー、ヒューヒューした 3週間以上の咳 深夜や明け方の咳 息苦しい咳 |
|---|---|
| 症状の時間変動 | 日内変動 季節変動 |
| 症状の誘発 | 香水、線香、たばこの香りで誘発 |
| 既往歴 病気の歴史 |
喘息と指摘されたことがある 呼吸器症状が吸入ステロイド薬や内服ステロイドで改善 副鼻腔炎(好酸球性)がある アレルギー性鼻炎がある 血中好酸球が300/μL以上ある アレルギー検査でダニ、真菌、動物に陽性 |
| 家族歴 | 両親、兄弟に喘息がいる |
10. 問診
人それぞれで、様々な要因が喘息に関連します。以下の表は喘息診療実践ガイドライン2023の重症化因子のチェックリストを参考にしていますが、これらのことが喘息症状悪化の因子にあるという事が、喘息の診断と生活上に注意として重要です。
喘息症状悪化の因子
| アレルゲン | 感作アレルゲンの有無、夏〜秋の増悪、ペットの飼育 アレルゲン:薬剤、食品、ペットの毛、ハウスダスト、家塵(かじん)ダニ、スギ花粉、ヒノキ花粉、カビ 住環境:カーペット、クッション、ぬいぐるみ、羽毛、古い家、動物 職業性喘息:塗装業、パン製造業、製麺業、化学物質に関わる職業 |
|---|---|
| 気道感染 | 感染時の喘息悪化の有無 |
| 合併症 | 肥満、睡眠時無呼吸症候群、鼻炎、花粉症、ストレス、胃食道逆流症 |
| 嗜好品 | 喫煙(1日何本/何年間)、アルコール |
| 大気汚染 | PM2.5、大気汚染 |
| 気象 | 台風、気象変化 |
| 薬品 | ブロッカー、NSAIDs(鎮痛解熱剤:アスピリン喘息)、内服 |
| 食物 | 食物、食品添加物 |
| 運動 | 運動による悪化 |
| 生理 | 月経、妊娠 |
| 感染 | 上気道ウイルス感染が喘息発症、喘息悪化に関与する |
11. 咳の原因となる疾患
喘息だけでなく感染症でも咳はおきますが、多くは3週間以内に軽快します。多いのは風邪ですが、上気道症状の咳、痰、喉の痛みのほかに、鼻水、鼻づまり、発熱などの症状があります。新型コロナウイルス感染症も発熱や咳などの風邪症状を呈します。インフルエンザは高熱、風邪症状、関節痛などが特徴です。
非感染性の咳ですと、喘息はもちろんですが、咳喘息、慢性閉塞性肺疾患(COPD)、アトピー性咳嗽、胃食道逆流症(GERD)(逆流性食道炎)、鼻炎・副鼻腔気管支症候群(SBS)、などがあります。
咳嗽の持続期間と原因疾患
| 急性咳嗽(3週間未満) | 原因として最も頻度が高いのは上気道ウイルス感染症 |
|---|---|
| 遷延性咳嗽(3週間以上で8週間未満)、 慢性咳嗽(8週間以上) | 原因としては、咳喘息や喘息、アトピー性咳嗽、感染後咳嗽、鼻炎や副鼻腔気管支症候群(SBS)、胃食道逆流症(GERD)、慢性閉塞性肺疾患(COPD)など |
12. 咳喘息
咳が3週間以上、あるいは8週間以上持続する頻度の高い病気です。喘鳴や呼吸困難を起こさず、咳が唯一の症状です。風邪をひいた後に咳が持続し、風邪が長引いたと考える人もいます。通常の感冒薬や咳止めは効果がありません。
冷気や寒暖の差、たばこの臭いや様々な原因で起こることもあります。痰が出ることは少なく、呼吸機能検査を行なっても喘息のような異常は出ません。
咳喘息の3割が喘息に移行すると考えられ、早期に診断と適切な治療が必要です。
13. 喘息の診断
喘息診療実践ガイドラインでは喘息の診断を以下のように4つの項目で規定しています。但し、定型的な症状があって診断することは問題ありませんが、病状が安定している時期に咳などの症状が出ても、喘息か否かの診断を困難であり、主治医の主観によって診断が行われます。
1. 喘息を疑う症状としては、喘鳴(ぜいめい)、咳、痰、息苦しさ、胸痛があること。など。
2. 胸部レントゲンや胸部CT検査で他の疾患を除外する。
3. 喘息の治療薬である吸入ステロイド薬(ICS)と長時間作用性β2刺激薬(LABA)配合薬で症状の改善がみられる。
4. 吸入ステロイド薬(ICS)と長時間作用性β2刺激薬(LABA)配合薬を使用する前後での呼吸機能検査結果、使用前の血液中の好酸球数、呼気中一酸化窒素値を参考にする。
前述の1番の症状については、主には、喘息を疑う症状としては、喘鳴(ぜいめい)、咳、痰、息苦しさ、胸痛があること、が大事です。その他、症状として、呼吸器症状にステロイド使用で改善の歴史がある、ゼーゼーしたことがある、3週間以上の咳の歴史がある、夜間の咳や息苦しい感じの咳の歴史、症状の日内変動、症状の季節変動、香水や線香の香りで症状が誘発された。また、喘息背景やアレルギー背景として、以前に喘息と言われた、両親か兄弟に喘息がいる、好酸球性副鼻腔炎がある、ペットを飼い始めて1年以内、血液の好酸球が300以上、アレルギー検査でダニ、カビ、動物で陽性、があります。
喘息の検査
14. 喘息の検査
問診の後に、パルスオキシメーターで酸素飽和度検査や呼吸音の聴診を行います。パルスオキシメーターでは酸素飽和度が95%未満、あるいは90%未満でないか確認します。
聴診では、喘息においては気管支が狭窄していると背部でピーピーと音がすることがあるのでこれを確認します。その他、間質性肺炎のパリパリした音や痰の絡んだ音を確認します。
その他、以下の様な検査が行われます。血液検査では肝機能障害、腎機能障害、炎症所見の有無、アレルギーの有無を検査します。胸部レントゲンやCT検査では喘息以外の他の疾患がないか調べます。呼吸機能の検査も機能異常の有無、どのような異常かを調べます。
15. 血液検査
血液検査では、アレルギーの時に働くIgE抗体がどのくらい増加しているかを調べるために「総IgE検査」を行ないます(RIST試験)。総IgEが170IU/mL以上では高値です。
アレルギーの原因である特定のアレルゲンを突き止める検査もあります。「Viewアレルギー39」検査では39種類のアレルゲンのセット項目を検査します。これはそれぞれの抗原に対して対応するIgE抗体がどのくらい増加しているかを調べるために「特異的IgE検査」を行ないます(RAST試験)。
検査では血液中の好酸球の量も調べます。好酸球が増えているとアレルギー素因があり喘息の可能性が高いです。好酸球増多症は,末梢血中の好酸球数が500個/μLを超える場合と定義されています。
16. 胸部エックス線検査、胸部CT検査
症状や問診から喘息と考えても、実際には肺の他の病気による症状かも知れません。喘息以外にも、咳や呼吸困難などの喘息と似た症状を起こす可能性があるからです。胸部レントゲンで肺の状況を確認することは重要です。また、胸部レントゲンでは小さな病変、淡い病変、心臓の裏にある病変などは確認が困難です。他の病気を除外するためには胸部CT検査も重要です。
17. 呼気中一酸化窒素濃度(FeNO)
呼気中一酸化窒素濃度(FeNO)は、アレルギーによる肺の好酸球による影響を検査し、これによって気道炎症の程度を評価します。検査方法は筒をくわえて機械に向かって10秒ほど息をゆっくり吹き付けるだけです。
日本喘息学会 喘息診療実践ガイドラインによると、日本呼吸器学会のステートメントでは非喫煙健常者の平均が15ppb、上限値が37ppbであり、健常者と喘息患者を区別する値は22ppbとしています。治療をしていない喘息では呼気中一酸化窒素濃度(FeNO)は上昇しますが、吸入ステロイド薬の治療を受けて病状が落ち着くと低下します。
| 日本人の成人健常者 | FeNOの平均が15ppb、上限値が37ppb |
|---|---|
| 喘息の診断 | 喘息未治療で症状があるとき、 FeNOが22ppb以上 ⇒ 喘息の可能性が高い FeNOが37ppb以上 ⇒ ほぼ確実に喘息と診断 |
| 喘息の気道炎症の経過観察 | FeNOが35ppb以上 ⇒ 喘息の気道炎症持続 FeNOが15ppb以下 ⇒ 喘息の気道炎症抑制 |
なお、呼気中一酸化窒素濃度(FeNO)はアレルギー性鼻炎、アトピー素因でも上昇します。また、ウイルスや細菌による気道炎症で上昇します。喫煙や吸入ステロイド薬使用で低下しますので注意が必要です。
18. ピークフロー(PEF)
ピークフロー(PEF)は家庭で行える器具を用いた検査です。喘息では息を吐く力が弱くなりますので、これを家庭で測定します。発作や病状によって自分でも気づかない変化を知ることができます。
日本喘息学会 喘息診療ガイドラインにある、日本呼吸器学会のでは、喘息治療の目標をピークフロー(PEF)値が予測値または最良値の80%以上、変動が20%未満を目標としています。
19. 呼吸機能検査
呼吸機能検査(スパイロメトリー)では呼吸機能が正常かどのような異常があるかを検査します。
閉塞性換気障害とは気管支が細くなり、息が吐きにくい状況です。拘束性換気障害とは肺が小さくなって息が吸えない状態です。
日本呼吸器学会の呼吸機能ハンドブックによれば、実測肺活量(実測VC)の評価は、標準に比較した対標準肺活量(%VC)を計算して行います。この時に用いる標準のことを予測肺活量(予測VC)といい、その人の性別、年齢、身長から予測式を用いて計算します。対標準肺活量(%VC)は肺の拘束性(こうそくせい)換気障害の有無を評価するのに用います。肺活量が80%未満なら、拘束性換気障害があり、肺が小さくなった状態と判断します(図4)。対標準肺活量のことを一般で肺活量と呼んでいます。
肺活量(%VC)=実測肺活量(実測VC)÷予測肺活量(予測VC)
| 肺活量が80%以上なら、拘束性換気障害なし 肺活量が80%未満なら、拘束性換気障害あり、肺が小さくなった状態 |
努力性肺活量(FVC)は思い切り吸った所から、できるだけ早く息を吐き切り、この吐いた量です。
1秒量(FEV1)は努力性肺活量(FVC)の検査時に、最初の1秒間に吐き出せた空気の量です。
1秒率(%FEV1)は、1秒量(FEV1)を努力性肺活量(FVC)で割って算出します。
1秒率が70%未満なら、閉塞性換気障害があり、気管支が細くなった状態と判断します(図4)。
1秒率(FEV1/FVC)=1秒量(FEV1)÷努力性肺活量(FVC)
| 1秒率が70%以上なら、閉塞性換気障害なし 1秒率が70%未満なら、閉塞性換気障害あり、気管支が細くなった状態 |
| 肺活量が80%未満、及び1秒率が70%未満なら混合性換気障害 拘束性換気障害と閉塞性換気障害がある |
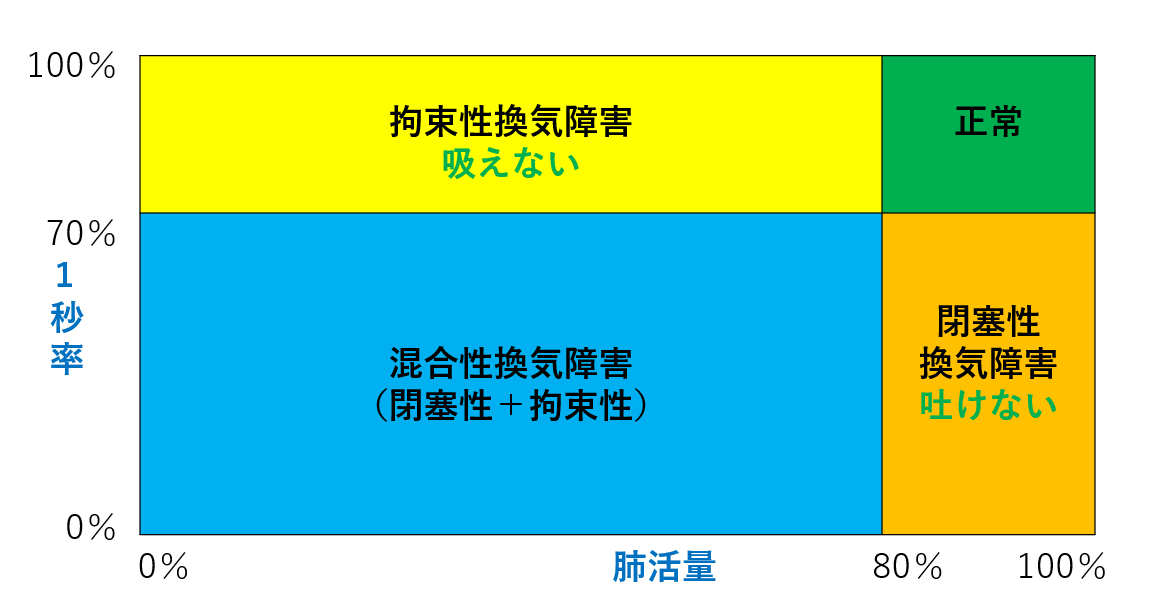
図4.1秒率が70%未満では閉塞性換気障害または混合性換気障害になります。肺活量が80%未満で拘束性換気障害か混合性換気障害になります。両方が揃うと混合性換気障害です。
喘息では肺活量は80%以上と正常であることが多いですが。気道が狭くなっているため、1秒量や1秒率とも正常値より低くなることが多いです。つまり、閉塞性換気障害を示します。
| VC | 肺活量(vital capacity) |
|---|---|
| %VC | 対標準肺活量(vital capacity % predicted) |
| FVC | 努力肺活量(forced vital capacity) |
| FEV1 | 1秒量(forced expiratory volume in one second) |
| FEV1/FVC | 1秒率(forced expiratory volume in one second/ forced vital capacity) |
20. フローボリューム曲線
フローボリューム曲線は呼吸を一気に行った時の縦軸が呼気流速度、横軸が肺内空気容量であらわされた曲線です(図5)。正常では、呼気流速度は直線的に減少します(青線)。喘息や咳喘息では末梢気道が閉塞(細くなる)して気速が次第に低下して息を吐きだしにくくなります。その為、グラフが下降するときに下に凸になるのが特徴です。末梢気道閉塞の代表疾患は、喘息、慢性閉塞性呼吸器疾患(COPD)などがあります。喘息が進行すると、肺活量も減少し、呼気流速度も早期から減少します。末梢のみならず中枢気道の閉塞も始まるのです。
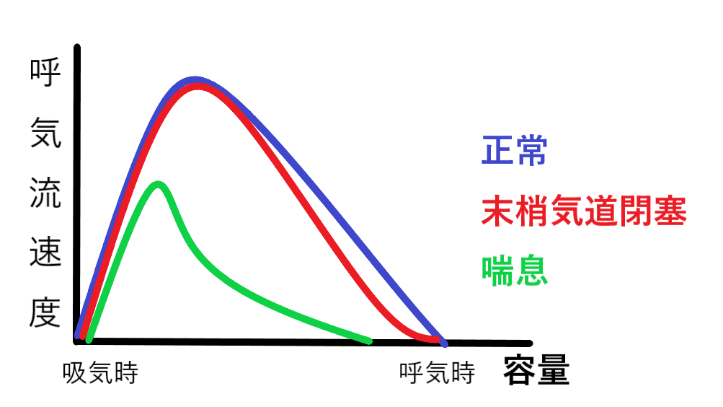
図5.正常の呼気流速度は青の線のように直線的に減少しますが、喘息や咳喘息では末梢気動閉塞が起き、赤の線のように下に凸のカーブになります。喘息が進行すると肺活量が減少し、末梢だけでなく中枢気道の閉塞を出るために黄緑のようなカーブになります。
21. 気道可逆性
フローボリューム曲線は呼吸を一気に行った時の縦軸が呼気流速度、横軸が肺内空気容量であらわされた曲線です(図5)。正常では、呼気流速度は直線的に減少します(青線)。喘息や咳喘息では末梢気道が閉塞(細くなる)して気速が次第に低下して息を吐きだしにくくなります。その為、グラフが下降するときに下に凸になるのが特徴です。末梢気道閉塞の代表疾患は、喘息、慢性閉塞性呼吸器疾患(COPD)などがあります。喘息が進行すると、肺活量も減少し、呼気流速度も早期から減少します。末梢のみならず中枢気道の閉塞も始まるのです。
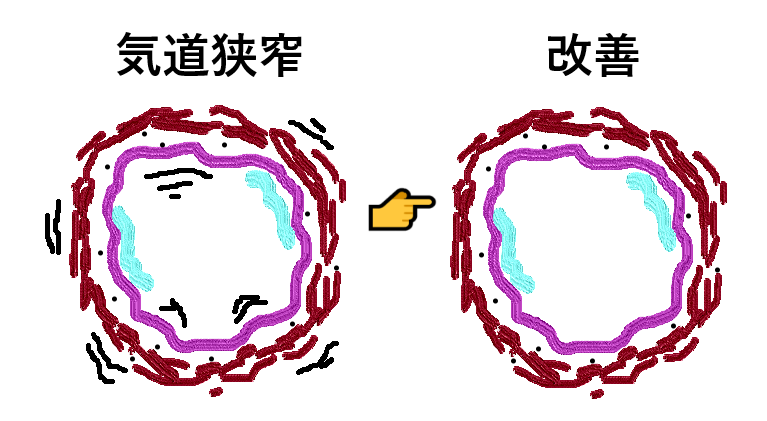
図6.気管支拡張薬の使用により、気管支の狭窄が改善しています(作図:秋葉直志)。
| 1秒量改善量(ml)=吸入後1秒量−吸入前1秒量 |
| 1秒率(FEV1/FVC)=1秒量(FEV1)÷努力性肺活量(FVC) |
| 1秒率改善率(%)=[(吸入後1秒率−吸入前1秒率)]÷吸入前1秒率 |
| 1秒量改善量≧200mlかつ1秒率改善率≧12% ⇒ 気道可逆性あり(喘息) |
咳喘息では軽度の閉塞性障害はありますが、上記程の改善は示しません。
なお、検査時には薬剤の中止が必要です:
短時間作用性β作動薬吸入薬(SABA)は半日。
吸入ステロイド薬(ICS)・長時間作用性β作動薬吸入薬(LABA)1日1回は1日、1日2回は半日。
長時間作用性抗コリン吸入薬(LAMA)は2日、短時間(SAMA)は半日。
ロイコトリエン受容体拮抗薬(LTRA)内服薬2日。
テオフィリン内服薬・アレルギー内服薬1日1回は2日、1日2回は1日。
22. 喀痰検査
ぜんそくではアレルギーが関与しますので、喀痰の中に好酸球の比率が増してきます。細菌などの感染があれば好中球が多く出てきます。
喘息の治療
23. 喘息の治療の原則
喘息治療の目標は、前述の喘息の管理目標にありますが、慢性気道炎症を鎮めて発作が起こらなくすることです。このためには薬物療法以外に、原因となるアレルギーの感作アレルゲン(抗原)を避けることも重要です。
さらに、喫煙、受動喫煙、過労などの回避に努めなければなりません。そして、吸入器の正しい使い方の理解とともに、忘れずに使用することが重要です。
その他、合併した疾患でアレルギー性鼻炎や肥満、胃食道逆流性食道炎(GERD)、慢性閉塞性肺疾患(COPD)の治療や管理も重要です。
治療には薬物治療が中心になりますが、中等量の吸入ステロイド薬(ICS)/長時間作用性β2刺激薬(LABA)/配合薬が基本になります。この他、発作時に治療する短時間作用性β2刺激薬(SABA)などがあります。
難治例では、アレルゲン免疫療法(減感作療法)、気管支熱形成術があります。
24. 喘息の良好なコントロール状態
喘息の治療を行っていて、毎日の目標としてはどのような事を心掛ければ良いでしょうか。以下に、喘息診療ガイドラインにあるコントロール不良の項目を列挙しました。
喘息コントロール不良項目
| 症状が週1回以上ある ⇒ × 発作治療薬を週1回以上使用 ⇒ × 運動や活動制限がある ⇒ × 1秒率とピークフロー(PEF)が自己最高値の80%未満 ⇒ × ピークフロー(PEF)の日内変動が20%以上 ⇒ × 予定外の受診がある ⇒ × |
25. 喘息の薬物治療
喘息の治療の中心は薬物療法です。喘息の治療は大きく分けて次の2つの治療に分けられます。
「症状が起こらないように毎日行う治療」は喘息の本体である、気道の慢性炎症を鎮める治療法です。これは発作を予防するための治療です。
もう一つが「症状や発作が起きた時に行う治療」です。これは発作が起きたと時に行う治療で、呼吸困難などの症状を速やかに改善し、日常生活が満足に過ごせるようにするための治療です。
| 長期管理薬 コントローラー |
喘息の本体である、気道の慢性炎症を鎮める治療。 毎日治療が必要。 本治療により、発作が起こらなくなります。 |
|---|---|
| 増悪治療薬 リリーバー |
発作が起きた時に、発作をいち早く抑える治療。 (短期的使用) |
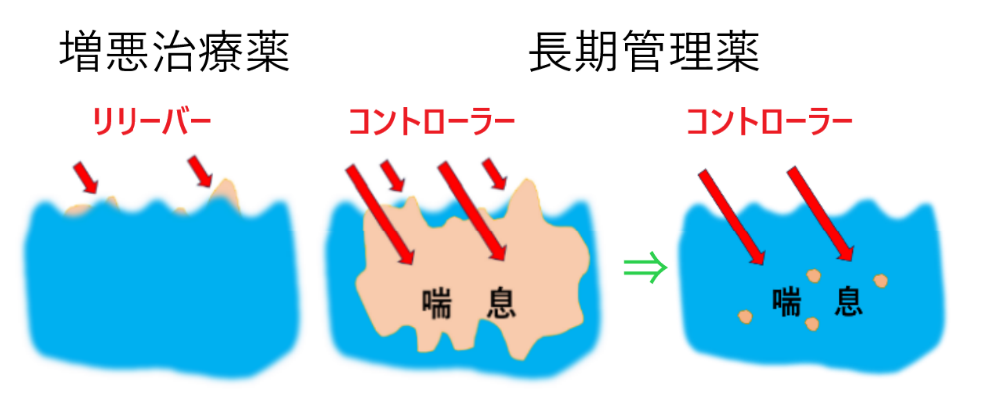
図7.時々現れる発作に対して、症状を落ち着かせるために使用するのは増悪治療薬(リリーバー)です。見えていない本態の喘息治療にはなりません。長期管理薬(コントローラー)を用いて喘息本態である、気道の慢性炎症を落ち着かせましょう(作図:秋葉直志)。
26. 喘息の長期管理
喘息治療ガイドライン2023によると、治療のフローは以下のようになります。
1. 喘息をなくすこと。
2. 成人喘息の治療は中等量の吸入ステロイド薬(ICS)/長時間作用性β2刺激薬(LABA)/配合薬から開始する。(薬剤の詳細については後述します)
3. 症状が強い時は吸入ステロイド薬(ICS)/長時間作用性抗コリン薬LAMA)/長時間作用性β2刺激薬(LABA)/吸入配合薬から開始する。(薬剤の詳細については後述します)
4. 副作用の注意点として、吸入ステロイド薬(ICS)による声がれ(嗄声:させい)、咽頭・口腔内のカンジダ症(カビ)、長時間作用性β2刺激薬(LABA)による動悸(どうき)、手の震えに注意します。
5. 症状が安定していれば、治療をステップダウンします。
6. 重症で、2型炎症がある時は、生物型製剤を使用します。
7. 重症で、2型炎症がない時は、マクロライド系抗生物質の長期少量投与を使用します。
これは、後述する「重症度にあわせた治療薬の目安」と少し異なります。
27. 喘息の長期管理
喘息治療は気道炎症と気道狭窄(せまくなっていること)をおもにターゲットとしています。
中でも喘息の本態である炎症に対する治療が中心で、強力な抗炎症作用を持つ吸入ステロイド薬が基本となっています。その他に、気管支を広げる長時間作用性β2刺激薬やテオフィリン徐放薬、アレルギー反応を抑える抗アレルギー薬などがあります。
28. 発作を抑える治療(増悪治療薬)
喘息の発作がおきたら、効果がすぐに出る増悪治療薬を使って発作をしずめることが最優先となります。
喘息の発作治療薬としてよく用いられるのは、気管支を広げる短時間作用性吸入β2刺激薬(SABA)です。テオフィリン薬を併用することもあります。これらで症状が改善しない、苦しくて横になれないほど重度の発作の場合は急いで救急外来を受診しましょう。
喘息症状や発作治療薬の使用が週1回以上あれば「コントロール不十分」とされています。発作の頻度などを医師に伝え、喘息の長期管理について相談しましょう。
薬剤の説明
29. 吸入薬
喘息の治療の特徴は吸入薬が多用されていることです。吸入薬は薬剤の入った器具を用いて、そこから薬剤を吸い込むことにより薬を気管支に直接を投与することができます。飲み薬や注射薬は、投与後に薬剤が血液によって全身に送られ、その一部が肺に達するのです。一方、吸入薬を用いると、非常に少ない量の薬剤の使用で効果を出すことができます。
喘息の治療の中心になるステロイド薬は副作用が心配で使用を避けたくなる気持ちがあるかも知れません。しかし、飲み薬ですと例えば、1日プレドニゾロン5mg、30mgと使用しますが、吸入ですと薬の構造は異なりますが、1日フルチカゾンフランカルボン酸エステル0.2mg、0.8mgと100分の1位の量で効果を期待できます。
単一の薬剤だけではなく、1つの吸入器具で2種類、3種類の薬剤の入った製品もありますので、便利です。
30. 吸入デバイス
薬剤を吸入するためには、薬剤の入った器具が必要です。器具にはいくつかの種類と特徴がありますのでご紹介します。
| 加圧噴霧式定量吸入器 (pMDI)  |
器具:エアゾール |
|---|---|
| ゆっくり吸う。 霧状の薬剤を噴霧し吸い込むのが加圧噴霧式定量吸入器(pMDI)、エアゾール製剤です。 吸い易い器具ですが、噴霧とタイミングを合わせるのが難しい時は、スペーサー(吸入補助器具)を使用します。 アルコール臭があります。 |
|
| ソフトミスト定量吸入器 (SMI) |
器具:レスピマット |
| ゆっくり吸う。 ソフトミスト定量吸入器(SMI)は噴霧時間が1.5秒あり、噴霧にタイミングを合わせて同調して吸入し易いです。 粒子が小さく奥まで薬剤が達します。 |
|
| ドライパウダー製剤定量吸入器 (DPI)   |
器具:ディスカス、エリプタ、タービュヘイラー、ブリーズヘラー、ツイストヘラー、ジェヌエア、ハンディヘラー、スイングヘラー |
| 勢いよく吸う。 粉末の薬剤を吸うドライパウダー製剤定量吸入器(DPI)は、噴霧とタイミングを合わせる必要はありませんが、吸い込む力が必要です。 |
|
| 電動ネブライサー | 吸入器が大型。 吸入液を用いて、機械で吸入します。 ジェット式、超音波式、メッシュ式。 |
31. 吸入ステロイド薬の強さ
薬剤を吸入するためには、薬剤の入った器具が必要です。器具にはいくつかの種類と特徴がありますのでご紹介します。
吸入ステロイド薬の強さ
| 力価 | ステロイドの薬物名 | 略語 | 一般名 |
|---|---|---|---|
| 半分 | ブデソニド | BUD | パルミコート、シンビコート |
| 通常 | ベクロメタゾンプロピオン酸エステル | BDP | キュバール |
| フルチカゾンプロピオン酸エステル | FP | フルタイド、アドエア、フルティフォーム、テリルジー | |
| シクロソニド | CIC | オルベスコ | |
| モメタゾンフランカルボン酸エステル | MF | アズマネックス、アテキュラ、アドエア、エナジア | |
| 4倍 | フルチカゾンフランカルボン酸エステル | FF | アニュイティ、レルベア |
(喘息診療実践ガイドライン2023を参考にし、改変しています)
32. 吸入デバイス
薬剤を吸入するためには、薬剤の入った器具が必要です。器具にはいくつかの種類と特徴がありますのでご紹介します。
| 吸入ステロイド薬 (ICS) |
吸入ステロイド薬(ICS)は喘息治療の主役です。 薬を吸い込んで直接肺まで届けることで、炎症を抑えます。 強い抗炎症作用と免疫抑制作用があるので、喘息の本体である気道の慢性炎症を抑えます。 ステロイドを心配するかも知れませんが、吸入薬なので少量使用で気道に届き、全身への影響は最小限です。 吸入後は口内の薬で洗うためにうがいが必要です。 |
|---|---|
| 吸入薬:キュバール、フルタイド、パルミコート、オルベスコ、アズマネックス、アニュイティ | |
| 経口ステロイド薬 (OCS) |
経口ステロイド薬(OCS)全身に働き炎症を抑える強い作用があります。 副作用に十分な注意が必要です。 経口薬(内服薬)は喘息の発作時に使用します。 速効性はありませんが、喘息発作を止める効果が強い薬です。 強い抗炎症作用と免疫抑制作用があります。ですから、喘息の本体である気道の慢性炎症を抑えます。 短時間作用性吸入β2刺激薬(SABA)などを用いても発作がおさまらない場合や、中程度以上の喘息発作がおこった場合に使用します。 |
| 内服薬:プレドニゾロン®、プレドニン®、メドロール®、リンデロン®、セレスタミン®(抗ヒスタミン薬との合剤)など |
33. 長時間作用性β2刺激薬(LABA)
長時間作用性β2刺激薬(LABA)
| 長時間作用性β2刺激薬 (LABA) |
交感神経のβ2受容体を刺激して、強力に気管支を拡張する薬です。線毛運動による気道分泌物の排出を促します。 吸入薬、内服薬、貼り薬があります。 LABAの多くは吸入ステロイド薬と一緒に使用します。 LABAは動悸や手のふるえなどの症状が現れる場合があります。 β2受容体は気管・腸・血管の平滑筋に存在し、交感神経の緊張により平滑筋が緩みます。 |
|---|---|
| 吸入薬:ベネトリン、メプチン、セレベント。 内服薬:ベネトリン、ホクナリン、スピロペント。 貼り薬:ホクナリンテープ、ツロブテロールテープ。 |
34. 長時間作用性抗コリン薬(LAMA)
長時間作用性抗コリン薬(LAMA)
| 長時間作用性抗コリン薬 (LAMA) |
気道を広げる吸入薬です。 アセチルコリンは自律神経から放出され気管支を収縮させます。 抗コリン薬はアセチルコリンという物質の働きを抑えます。 |
|---|---|
| 禁忌:抗コリン薬は閉塞隅角緑内障、前立腺肥大等による排尿障害 | |
| 吸入薬:スピリーバ、シーブリ、エクリラ、エンクラッセ |
35. 吸入ステロイド薬(ICS)との配合薬
吸入ステロイド薬(ICS)との配合薬
| 吸入ステロイド薬(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬 | 吸入ステロイド薬(ICS)と長時間作用性β2刺激薬(LABA)が一緒に配合されている吸入薬です。 ICSとLABAが別々より強力です。 気道の炎症を抑える効果と、狭くなった気道を広げる効果が同時に得られます。 別々に吸入するより効果が高くなることが分かっています。 |
|---|---|
| 吸入薬:アドエア、シムビコート、フルティフォーム、レルベア、アテキュラ | |
| 吸入ステロイド薬(ICS)+長時間作用性抗コリン薬(LAMA)+長時間作用性β2刺激薬 (LABA)/吸入配合薬 |
吸入ステロイド薬(ICS)と長時間作用性抗コリン薬(LAMA)と長時間作用性β2刺激薬(LABA)が一緒に配合されている吸入薬です。 |
| 禁忌:抗コリン薬は閉塞隅角緑内障、前立腺肥大等による排尿障害 |
|
| 吸入薬:テリルジー、エナジア |
36. その他の薬剤
その他の薬剤
| 長時間作用性β2刺激薬(LABA)と長時間作用性抗コリン薬(LAMA)/吸入配合薬 | ウルティブロ、アノーロ、スピオルト、ビベスピ |
|---|---|
| ロイコトリエン受容体拮抗薬 (LTRA)(アレルギー薬) |
気管支が広がり、気管支炎症もおさえられます。 アレルギー性鼻炎の治療薬としても使用されます。 ロイコトリエンは気道を収縮させ、炎症を引き起こしますが、これを拮抗します。 |
| 内服:オノン、プランルカスト、キプレス、シングレア、モンテルカスト | |
| テオフィリン徐放製剤(SRT) | 気管支を広げる作用と、気道の粘液線毛輸送能の促進、炎症を抑える作用を持っています。 血中のテオフィリンが高くなり過ぎると副作用がでます。 テオフィリンはホスホジエステラーゼを阻害してcAMPを増加させる事で、気管支を拡張します。 ロイコトリエン合成を阻害し炎症を抑えます。 |
| 内服薬:テオドール、テオロング、テオフィリン徐放カプセル | |
| 生物学的製剤 | 生物学的製剤は2型炎症に関連する分子を標的として、その分子の妨害をして気道の炎症を鎮めます。 重症喘息に用います。 |
| ゾレア皮下注(オマリズマブ)抗IgE抗体 ヌーカラ皮下注(メポリズマブ)抗IL-5抗体 ファセンラ皮下注(ベンラリズマブ)抗IL-5Rα抗体 デュピクセント皮下注(デュピリマブ)抗IL-4Rα抗体 テゼスパイア皮下注(テゼペルマブ)抗TSLP抗体 |
|
| 抗アレルギー薬 | 気道炎症の原因となるアレルギー反応をおさえます。 |
| メディエーター遊離抑制薬:インタール、リザベン ヒスタミンH1受容体拮抗薬(第二世代):ザジテン、ゼスラン、アレグラ、アレジオン、ザイザル、クラリチン、ピラノア トロンボキサンA2阻害薬:ドメナン Th2サイトカイン阻害薬:アイピーディ |
長期管理薬による治療
37. 未治療患者さんの重症度
喘息の未治療患者さんの重症度(治療ステップ)は以下のようになっています。
未治療患者さんの重症度
| 治療ステップ1 軽症間欠型相当 (重症度1期) |
軽い喘息症状が月1回未満。 |
|---|---|
| 発作が週1回未満であり、軽度で短い。 夜間発作は月に2回未満。 |
|
| 治療ステップ2 軽症持続型相当 (重症度2期) |
発作が週1回以上あるが、毎日ではない。 月1回以上、日常生活や睡眠が妨げられる。 夜間発作は月2回以上。 |
| 治療ステップ3 中等症持続型相当 (重症度3期) |
発作が毎日ある。 週1回以上、日常生活や睡眠が妨げられる。 夜間発作が週1回以上。 |
| 治療ステップ3 重症持続型相当 (重症度4期) |
発作が毎日ある。 夜間発作がしばしば。 日常生活が困難である。 |
(喘息ガイドラインを参考にし、改変しています)
38. 未治療患者さんの重症度
喘息の未治療患者さんの重症度(治療ステップ)に応じた治療内容は以下のようになっています。
未治療患者さんの重症度別の長期管理薬
| 重症度1期 (軽症間欠型) 治療ステップ1 |
軽い喘息症状が月1回未満なら不要。 |
|---|---|
吸入ステロイド薬低用量(ICS) 上記が使用できない場合は以下のいずれかを用いる
|
|
| 重症度2期 (軽症持続型) 治療ステップ2 |
吸入ステロイド薬(低〜中用量)(ICS) 上記で不十分なら以下使用
|
| 病期3期 (中等症持続型) 治療ステップ3 |
吸入ステロイド薬(中〜高用量)(ICS) 上記に下記のいずれか1剤、あるいは複数を併用
|
| 病期4期 (重症持続型) 治療ステップ4 |
吸入ステロイド薬(高用量)(ICS) 上記に下記の複数を併用
|
病期1期から4期に以下の薬剤を追加可能です。(LTRA以外の抗アレルギー薬)
|
|
| 抗コリン剤:閉塞性偶角緑内障、前立腺肥大排尿障害には禁忌。 | |
(喘息ガイドラインを参考にし、改変しています)
39. 治療中患者さんの重症度別の長期管理薬
喘息ガイドラインによると、前述の良好なコントロール状態で3-6か月以上維持されていれば、治療のステップを下げます。
喘息の治療中患者さんの状態が安定していないときは、重症度(治療ステップ)を前述の『未治療患者さんの重症度』に準じて考えます。現時点の重症度を判定して治療ステップを挙げることを検討します。
長期管理薬リスト
40. 吸入ステロイド薬低用量(ICS)リスト
気胸の程度は軽度気胸、中等度気胸、高度気胸に分類されます。また、生命の危険がある緊張性気胸、両側気胸もあります。
吸入ステロイド薬低用量(ICS)
|
41. 吸入ステロイド薬低容量(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
吸入ステロイド薬低容量(ICS)+長時間作用性β2刺激薬(LABA)/配合薬
|
42. 吸入ステロイド薬中容量(ICS)
吸入ステロイド薬中容量(ICS)
|
43. 吸入ステロイド薬中容量(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
吸入ステロイド薬中容量(ICS)+長時間作用性β2刺激薬(LABA)/配合薬
|
44. 吸入ステロイド薬中等量(ICS)+長時間作用性抗コリン薬(LAMA)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
吸入ステロイド薬中等量(ICS)+長時間作用性抗コリン薬(LAMA)+長時間作用性β2刺激薬(LABA)/配合薬
|
45. 吸入ステロイド薬高容量(ICS)リスト
吸入ステロイド薬高容量(ICS)
|
46. 吸入ステロイド薬高容量(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
吸入ステロイド薬高容量(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬
|
47. 吸入ステロイド薬高容量(ICS)/長時間作用性抗コリン薬(LAMA)/長時間作用性β2刺激薬(LABA)/吸入配合薬リスト
吸入ステロイド薬高容量(ICS)/長時間作用性抗コリン薬(LAMA)/長時間作用性β2刺激薬(LABA)/吸入配合薬
|
48. 長時間作用性β2刺激薬(LABA)リスト
長時間作用性β2刺激薬(LABA)
|
49. その他の治療薬リスト
その他の治療薬
| 長時間作用性抗コリン薬(LAMA) | 禁忌:抗コリン薬は閉塞隅角緑内障、前立腺肥大等による排尿障害
|
|---|---|
| 長時間作用性抗コリン薬(LAMA)/長時間作用性β2刺激薬(LABA)/吸入配合薬リスト | 禁忌:抗コリン薬は閉塞隅角緑内障、前立腺肥大等による排尿障害
|
| ロイコトリエン受容体拮抗(LTRA) |
|
| テオフィリン徐放製剤(SRT) |
|
| メディエーター遊離抑制薬 | インタール |
| ヒスタミンH1受容体拮抗(第2世代) |
|
| トロンボキサンA2阻害薬 | ドメナン、オザグレル |
| Th2サイトカイン阻害薬 | アイピーディ、スプラタスト |
| 経口ステロイド薬 |
|
増悪治療薬による治療
50. 増悪治療薬(発作治療)
発作時に使用する薬剤です。短時間作用性β2刺激薬(SABA)が中心となりますが、メプチンやサルタノールが用いられます。
長期管理薬にシムビコートを用いている人は、発作時にシムビコートを用いることができます。1回1吸入で使用している人は6回追加できます。1回2吸入で使用している人は4回追加できます。
症状が強い場合に備えて経口ステロイド剤を処方することもあります。
51. 急性増悪時の評価
急性増加時の評価は以下のようになります。
急性増加時の評価
| 発作の強度 | 呼吸困難 | ピークフロー(PEF) | パルスオキシメーター (血液中酸素飽和度) |
増悪治療ステップ |
|---|---|---|---|---|
| 喘鳴/息苦しい | 動くと苦しい | 80%以上 | 96%以上 | SABA吸入 |
| 軽度 | 苦しいが横になれる | |||
| 中等度 | 苦しくて横になれない | 60-80% | 91-95% | 入院検討 経口ステロイド |
| 高度/重篤 | 苦しくて動けない | 60%未満 | 90%以下 | 入院 高度医療機関 |
52. 急性増悪時の治療
発作時の家庭での対応は以下です。
家庭での対応
| 喘鳴/息苦しさ、苦しいが横になれる(軽度)、苦しくて横になれない(中等度) | ||||
|---|---|---|---|---|
| メプチンを持っている 短時間作用性β2刺激薬(SABA) |
1から2回吸入する。 | 効果不十分なら1時間まで20分おきに吸入を繰り返す。 | これらの効果が3-4時間持続しなければ、処方されている経口ステロイドを内服して救急外来を受診する | |
| 以後は1時間に1回の目安で繰り返す。 | ||||
| シムビコート使用中でSMART療法中の方 | 増悪時に1回吸入する。 | 数分後に効果が無ければ追加吸入する。 | ||
| 苦しくて動けない(高度) | ||||
| メプチン等吸入し、救急外来または救急車を呼ぶ | ||||
| 呼吸減弱、チアノーゼ、呼吸停止(重篤) | ||||
| 直ちに救急車 | ||||
(喘息予防管理ガイドライン2021を参考にしています)
急性増加時の治療は以下のようになります。
急性増加時の治療
| 増悪治療ステップ1 |
|
自宅療法 |
|---|---|---|
| 増悪治療ステップ2 |
|
救急外来 |
| 増悪治療ステップ3 | 同上 | 救急外来 |
| 増悪治療ステップ4 | 同上 集中治療 |
入院、ICU |
(喘息診療実践ガイドライン2023、喘息予防管理ガイドライン2021を参考にし、改変しています)
53. 短時間作用薬(発作時)
中等度気胸や高度気胸のときは、入院し胸腔ドレナージを行います。胸腔ドレナージは胸に管を入れて空気を持続的に抜く治療です。胸腔ドレナージを行うと空気の漏れが持続しても空気は外へ逃げますから、肺がしぼんで呼吸困難になる心配はありません。
短時間作用薬(発作時)
| 短時間作用性吸入β2刺激薬 (SABA) |
喘息の発作時に使用する吸入薬です。 気道拡張作用が強く、速効性があります。 改善が不十分であれば20分おきに吸入し、3回吸入しても(1時間たっても)呼吸困難があれば病院・診療所を受診しましょう。 吸入薬:サルタノールインヘラー100μg/200回/1回2吸入、メプチンメプチンエアー10μgpMD1〇、メプチンスイングヘラー吸入10μgDPI/1回2吸入、4回/日迄、ベロテック エロゾル100μg1回2吸入、2-5分で追加1-2吸入、以後6時間後、4回/1日迄 吸入液:メプチン吸入液ユニット1回0.3/0.5mL、ベネトリン吸入液0.5%1回0.3-0.5(1.5-2.5)mL吸入 |
|---|---|
| 短時間作用性抗コリン薬 (SAMA) |
気道を広げる吸入薬です。 アセチルコリンは自律神経から放出され気管支を収縮させます。抗コリン薬はアセチルコリンという物質の働きを抑えます。 |
| 吸入薬:アトロペント |
吸入ステロイド薬(ICS)との配合薬
| 吸入ステロイド薬(ICS)+長時間作用性β2刺激薬(LABA)/吸入配合薬 | 吸入ステロイド薬(ICS)と長時間作用性β2刺激薬(LABA)が一緒に配合されている吸入薬です。 ICSとLABAが別々より強力です。 気道の炎症を抑える効果と、狭くなった気道を広げる効果が同時に得られます。 別々に吸入するより効果が高くなることが分かっています。 |
|---|---|
| 吸入薬:シムビコート |
増悪治療薬リスト
54. 治療気胸の期間
短時間作用性β2刺激薬
| メプチンエアー10μg吸入100回 | 成人:(力価通常)、成人1回20μg(2吸入)、まず1回分を吸入し、効果が不十分であれば最初の1時間は20分おきに吸入を繰り返す(1時間に3回吸入可能)。 以後は 1時間に1回を目安に吸入。 |
|---|---|
| メプチンスイングヘラードライパウダー製剤定量吸入器(DPI)10μg吸入100回 | 成人:(力価通常)、成人1回20μg(2吸入)、まず1回分を吸入し、効果が不十分であれば最初の1時間は20分おきに吸入を繰り返す(1時間に3回吸入可能)。 以後は 1時間に1回を目安に吸入。 |
| メプチン吸入液0.3ml、0.5ml | ネブライザーで吸入。 |
| サルタノールインヘラー100μg (1本で200回噴霧可能) |
(力価通常)、成人1回2吸入、 まず1回分を吸入し、効果が不十分であれば最初の1時間は20分おきに吸入を繰り返す(1時間に3回吸入可能)。以後は 1時間に1回を目安に吸入。 但し、添付文書では以下である。 1日4回(原則として、成人8吸入)まで使用可能。 (力価通常)、3時間以上効果が持続するので、その間は次の吸入を行わないこと。 |
| シムビコート、1日2回、 朝1吸入、夜1吸入、 つまり1日2吸入の人 |
発作時にシムビコートを1吸入追加します。 数分後(5-10分後)に調子が悪ければ更に1吸入します。 1日最大6吸入追加することができます。 (つまり、最大で1日8吸入迄です) SMART療法と呼びます。 |
| シムビコート、1日2回、 朝2吸入、夜2吸入、 つまり1日4吸入の人 |
発作時にシムビコートを1吸入追加します。 数分後(5-10分後)に調子が悪ければ更に1吸入追加します。 1日最大4吸入追加することができます。 (つまり、最大で1日8吸入迄です) SMART療法と呼びます。 |
55. その他治療薬リスト
増悪治療薬その他治療薬リスト
| ステロイド薬 | 全身に働き炎症を抑える強い作用があります。 副作用に十分な注意が必要です。 経口薬(内服薬)は喘息の発作時に使用します。 速効性はありませんが、喘息発作を止める効果が強い薬です。 強い抗炎症作用と免疫抑制作用があります。ですから、喘息の本体である気道の慢性炎症を抑えます。 短時間作用性吸入β2刺激薬などを用いても発作がおさまらない場合や、中程度以上の喘息発作がおこった場合に使用します。 |
|---|---|
| 内服薬:プレドニゾロン、プレドニン、メドロール、リンデロン、セレスタミン(抗ヒスタミン薬との合剤)など 注射:デカドロン、リンデロン。 |
|
| アスピリン喘息では、避ける:ソル・コーテフ、サクシゾン、水溶性プレドニン、ソル・メドロール。 アスピリン喘息で、比較的安全:デカドロン、リンデロン。 |
|
| テオフィリン徐放製剤 (SRT) |
点滴:ネオフィリン、アミノフィリン |
その他
56. 咳喘息
咳喘息は、喘息疾患実践ガイドラインによると、咳以外の呼吸困難や喘鳴(ゼーゼーする症状)がないのが特徴の疾患です。成人の慢性咳嗽の半数を占める頻度の高い疾患です。
咳喘息の特徴としては、気道過敏性があり、気管支拡張剤(β刺激薬など)が有効です。治療は喘息と同様で吸入ステロイド薬(ICS)が中心です。咳喘息の3割が喘息に移行すると言われており、吸入ステロイド薬(ICS)を早期に使用することは、喘息移行を減らす可能性があります。
咳喘息の診断基準としては、8週間以上の喘鳴のない咳が持続し、かつ、気管支拡張薬(β刺激薬など)が有効であること。また、参考としては、末梢血や痰の好酸球が多い、呼気中一酸化窒素濃度(FeNO)が高値であり、気道過敏症があり、また、咳には季節性や日内変動、夜間や早朝に多いことです。
咳喘息は英語でcough variant athma (咳亜型喘息)と言われています。これは定型的な喘息とは異なるが、喘息の一種という意味であり、日本のガイドラインの喘息と咳喘息を異なる疾患と捉えていることとニュアンスが異なります。
咳喘息と喘息の違いは何でしょうか。喘息は気管支が狭くなり、喘鳴(ぜいめい:ゼーゼーいう)が起こり、呼吸が苦しくなる病気ですが、咳喘息では、気管支は細くならなくて、喘鳴は起きませんが咳は出ます。両者の違いは、同じように気管支の慢性炎症と気道過敏性が起きているのですが、咳喘息では気道が細くならない、喘鳴が聞こえない、呼吸困難は出ないということでしょう。
このように考えると、咳喘息は軽症の喘息と考えると理解しやすいと思います。また、咳喘息の治療も喘息に準じて行います。
57. 喘息・慢性閉塞性肺疾患(COPD)オーバーラップ(ACO)
喘息疾患実践ガイドラインによると、喘息の20-30%に慢性閉塞性肺疾患(COPD)が合併し、慢性閉塞性肺疾患(COPD)の20-30%に喘息が合併するといいます。この合併した疾患のことを、と呼びます。
喘息・慢性閉塞性肺疾患(COPD)オーバーラップ(ACO)を疑うのは、喫煙歴があった時です。また、大気汚染、職業上の粉塵の関与、労作時呼吸困難、慢性の咳と痰、安定期の安静や労作による酸素飽和度の低下(95%未満)、50歳以上の時に可能性を考えます。
治療は、吸入ステロイド薬(ICS)+長時間作用性β2刺激薬(LABA)、あるいは長時間作用性抗コリン薬(LAMA)を用います。不十分な時は、吸入ステロイド薬(ICS)+長時間作用性β2刺激薬(LABA)+長時間作用性抗コリン薬(LAMA)を用います。
参考文献)
- 喘息診療実践ガイドライン2022 日本喘息学会 協和企画2022
- 喘息診療実践ガイドライン2023 日本喘息学会 協和企画2023
- 喘息予防・管理ガイドライン2021 日本アレルギー学会 協和企画2022
- 臨床研修イラストレテッド6呼吸器系マニュアル 吉澤靖之編 羊土社1998
- 呼吸機能ハンドブック 日本呼吸器学会 メディカルレビュー社2021
- 新呼吸器専門医テキスト改訂第2版 日本呼吸器学会2020
- 今日の治療薬2023 南江堂2023
- ポケット呼吸器診療2022 倉原 優著 有限会社シーニュ2022
- ウルトラ図解ぜんそく 足立 満監修 法研2017
- 咳嗽・喀痰の診療ガイドライン 日本呼吸器学会 メディカルレビュー社2019
- 喘息・気管支炎・COPD最高の治し方 わかさ出版 文響社2021