気胸の基礎知識 (呼吸器内科)
1. 気胸とは
2. 気胸の分類
- ・2-1. 気胸の分類
- ・2-2. 自然気胸
- ・2-3. 特発性自然気胸
- ・2-4. ブラとブレブ
- ・2-5. 続発性自然気胸
- ・2-6. 外傷性気胸
- ・2-7. 医原性気胸
- ・2-8. 月経随伴性気胸
3. 気胸の検査や重症度
4. 気胸の治療方針
5. 気胸治療の判断
6. 気胸の治療法
ここでは気胸とはなにか?気胸になったらどのように考えるか?治療はどのようにするか?を説明します(秋葉直志)。
1. 気胸とは
1-1. 気胸とは
気胸(ききょう)とは肺から空気がもれて、肺がしぼんでしまう病気です。外傷で外から肺の横に空気が入って肺がしぼんでします気胸もあります。更に、食道に穴が開いて空気が肺の横に漏れて肺がしぼんでしまう気胸もあります。
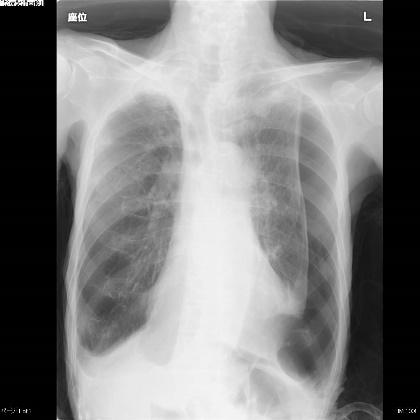
図1. 左肺気胸の胸部レントゲン写真です。
向かって右側の肺、本人の左肺がしぼんでいます。
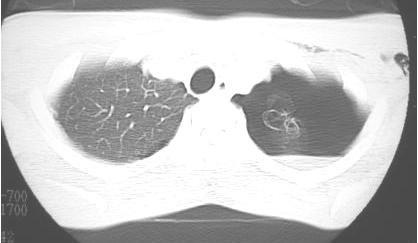
図2. 左肺気胸の胸部CT写真です。
本人の左肺の頂上が気胸になっていて、ブラがあるのが分かります。
1-2. 胸壁と胸腔
胸壁(きょうへき)とは肺や心臓を守るように囲っている胸の壁の事をいいます。英語では肋骨(ろっこつ)でできた檻という意味でリブケージ、壁という意味でチェストウォールという呼び方をします。この胸壁の中に心臓や肺が守られて存在しています。胸壁の前は胸骨(きょうこつ)、後ろは胸椎(きょうつい)という背骨、左右各々12本の肋骨(ろっこつ)、大胸筋や広背筋などの筋肉などからできています。
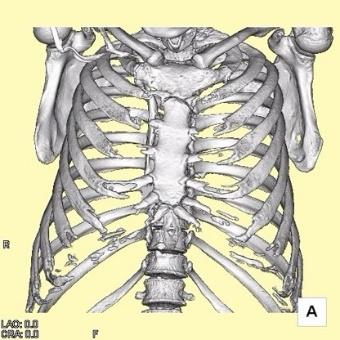
図3. 胸壁の骨の部分です。
胸腔(きょうくう)とは、体の中で胸壁に囲まれた空間です。上は左右の肩、下は左右の横隔膜によって囲まれた空間です。胸腔を作っている前後左右の壁を胸壁(きょうへき)といいます。内部に心臓・肺・大動脈・食道などがあります。心臓はほぼ中央の前方左寄り、その両側で左右の膨らんだ肺が肋骨に囲まれて存在しています。通常、肺は胸腔内を一杯に膨らんでおり、胸壁や横隔膜と左右肺の間には空気は存在しません。胸壁や横隔膜と肺の間、肺の周囲にはわずかな胸水か湿り気があるだけです。肺が呼吸により膨張・収縮するときに周囲との滑りが良い状態を保っています。
1-3. 胸膜と胸膜腔
胸膜(きょうまく)は薄くて透明な膜で、肺や心臓を覆っています。この膜を臓側(ぞうそく)胸膜と呼びます。胸膜は折り返して胸壁の内側も覆っています。この膜を壁側(へきそく)胸膜とよびます。肺を覆う膜(臓側胸膜)と胸壁を覆う膜(壁側胸膜)は密着しています。この膜は左右肺に1枚ずつあり、それぞれ袋を作っています。この袋の中には少量の液体(胸水)があり、これが潤滑油となって、呼吸のたびに肺は滑らかに動くことができます。この液体が入っている空間を胸膜腔(きょうまくくう)と呼びます。通常では肺の外側は胸壁なので胸膜腔という空間はありません。気胸などのように、病気で何かが胸膜腔に貯まると初めて空間を持ち、胸膜腔が注目されます。
胸膜腔という用語は余り使いません。胸膜腔の意味で胸腔と使うことがしばしばあります。
この胸膜腔に貯まるものによって病名が決まります。
| 空気 | 気胸(ききょう) |
|---|---|
| 液体 | 水胸(すいきょう)、胸水(きょうすい) |
| 血液 | 血胸(けっきょう) |
| 血液と空気 | 血気胸(けっききょう) |
| 膿 | 膿胸(のうきょう) |
| 乳び(胸管からでた乳白色のリンパ液) | 乳び胸(にゅうびきょう) |
1-4. 気胸とは(続)
気胸(ききょう)とは肺から空気がもれて、胸腔(きょうくう)に空気が貯まった状態です。そため肺はしぼんでしまいます。外傷で胸壁に穴が開いて外から肺の横に空気が入ってきて肺がしぼんでします気胸もあります。更に、食道に穴が開いて空気が肺の横に漏れて肺がしぼんでしまう気胸もあります。
胸腔に空気が貯まっても、胸壁は骨でできていますから外側に膨らむことはできません。胸壁の代わりに、肺が空気に押されてしぼんでしまいます。
つまり、気胸は胸腔に空気が貯まった状態ですが、肺は圧迫されてしぼんでしまいます。また時には胸腔内に空気が沢山貯まると、胸腔内圧が上がり心臓の運動が妨げられ、ショックを起こすこともあります。このように胸腔内圧が上がった状態を緊張性気胸といいます。
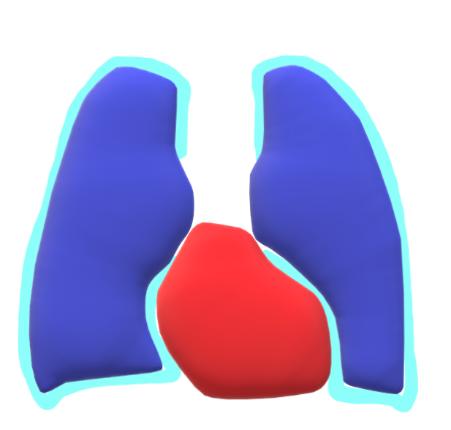
図4. 正常の胸の状態です。赤いのは心臓、青いのが左右の肺です。肺の表面にある水色の膜が胸膜です(作画:秋葉直志)。
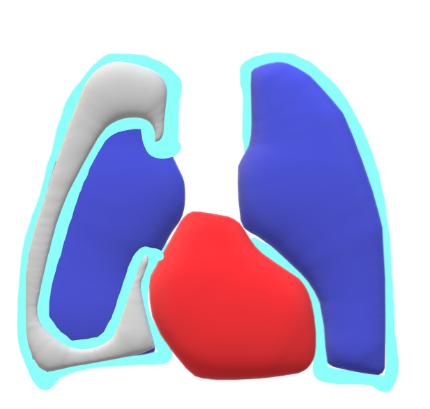
図5. 患者さんの右肺がしぼんだ状態です。青の右肺は小さくなっています。肺の表面は水色の胸膜に覆われています。胸膜は肺の表面だけでなく胸壁側の表面にもあり、1枚の膜が袋を作っています。この袋の中を正確には胸膜腔と呼びます。気胸の時はこの胸膜でできた袋の中に灰色で示したように空気が貯まるのです。
2. 気胸の分類
2-1. 気胸の分類
気胸には自然(しぜん)気胸、外傷性気胸、医原性(いげんせい)気胸があります。
自然気胸は外傷や医療などの外力がないのに発生する気胸です。
気胸の分類
| 自然気胸 | 外傷がなく起きた気胸 |
|---|---|
| 外傷性気胸 | 外傷によって起きた気胸 |
| 医原性気胸 | 医療行為によって起きた気胸 |
2-2. 自然気胸
自然気胸は運動をしているときに起こるわけではありません。交通事故やナイフで刺されたというような事故もなく、明らかな理由もなく発生するので、これを自然気胸と呼びます。
自然気胸には特別な病気がないのに発生する特発性(とくはつせい)自然気胸と、他の疾患に起因して続いて発生する続発性(ぞくはつせい)自然気胸があります。
自然気胸の分類
| 特発性自然気胸 | 肺に特別な病気がない(ブラ、ブレブ) |
|---|---|
| 続発性自然気胸 | 他疾患が原因 |
特発性(とくはつせい)自然気胸は殆ど原因がわからないこともありますが、多くは肺の嚢胞(のうほう)であるブラやブレブが原因となります。続発性自然気胸の多くは肺の疾患である慢性閉塞性肺疾患(COPD)や肺気腫や間質性肺炎ですが、肺以外の疾患として子宮内膜症や食道破裂などがあります。
2-3. 特発性自然気胸
特発性(とくはつせい)自然気胸は、10歳台後半、20歳代に多く、やせて胸板の薄い男性に多く発生します。病変が明らかでないこともありますが、多くは肺の一部にブラと呼ばれる袋が発生し、突然、穴が開くのです。医学用語では理由がよく分からないことを特発性(とくはつせい)というので、この気胸のことは特発性自然気胸という呼び方をします。
特発性自然気胸では肺に穴が開いて、一時的に空気が漏れますが、多くはすぐに閉じてしまいます。漏れた空気は量が少なければ1−2週間で血液に溶け込んでゆっくり消失します。
気胸が問題になるのは、穴がふさがらず、空気が漏れ続けるときです。また、しばしば治っても再発を起こすことも問題です。また、両側同時に気胸を起こすと突然死の原因にもなるでしょう。
2-4. ブラとブレブ
特発性自然気胸の原因となるブラとブレブについて説明します。肺の肺胞の壁が破壊され、ここにできた気腔(袋)をブラ(Bulla:肺嚢胞(はいのうほう)と呼びます。ブラには呼吸時に空気が出入りしています。肺胞やブラは肺を構成しており、この外側には胸膜(きょうまく)という極めて薄い膜があり、肺を覆っています。
ブレブ(Bleb)とは、肺の表面に覆われている胸膜という極めて薄い膜の直下の気腔です。この膜を臓側胸膜(ぞうそくきょうまく)ともいいます。胸膜の内側には肺胞があり、肺胞が破れて空気が肺胞と胸膜の間に貯まった状態をブレブと呼びます。
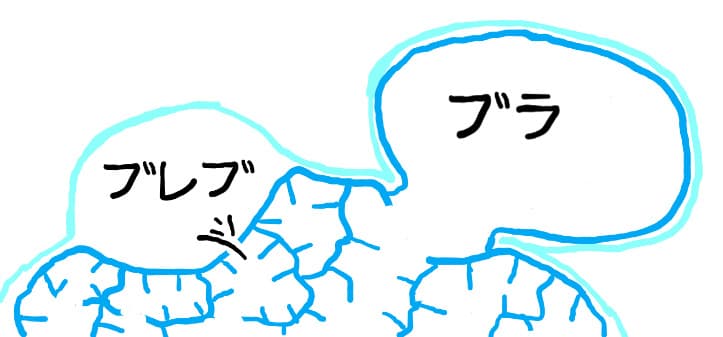
図6. ブラとブレブの構造です。上にある水色の膜が胸膜です。その下に青の肺胞があります。肺胞はブドウの房のように袋が集まっているようにイメージしていると思いますが、ここにあるように肺胞の膜の外側は、隣の肺胞の内側になっています(作画:秋葉直志)。
ブラやブレブは実際に見ると、透明な泡や魚の浮き袋のように見えます。肺に空気を吸い込んだ状態では膨らみ、吐いた状態では小さくなりますので気道と交通しているのが分かります。破れた時は炎症を起こして白色や黄色になることがあります。
放射線画像や肉眼では、ブラとブレブを区別することはできませんので、これを区別することに意義は少なく、ブラかブレブを見るとブラがありますと表現します。
ブラと外側の胸膜が一緒に敗れて気胸になります。ブレブが破れると胸腔内に空気が入るので気胸になります。しかし、いずれもブラが破れて気胸になりましたと説明します。
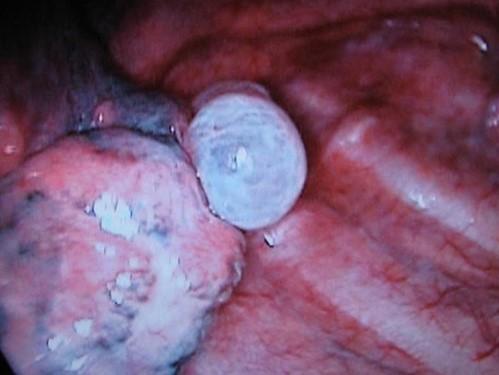
図7. 胸腔内の肺とブラの写真です。肺の表面に白く濁ったブラが見えています。奥に見えるのは肋骨の内側です。

図8. ブラの切除標本です。手術でブラを肺と共に切除しました。
2-5. 続発性自然気胸
続発性(ぞくはつせい)自然気胸は肺や肺以外に病気があり、これに起因して起こる自然気胸です。続発性自然気胸は交通事故やナイフで刺されたというような、外傷などがなく発生するので、自然気胸の一種です。
肺疾患としては間質性(かんしつせい)肺炎、慢性閉塞性肺疾患(COPD)、肺気腫(はいきしゅ)や肺がんなどがあります。肺全体に病変のある方や、肺の悪い方の肺の一部が破れたことにより発生します。疾患からいっても高齢者に多い病気であり、肺が既に悪いわけですから、治りも悪く手術も困難です。
特殊な疾患では子宮内膜症による月経随伴性気胸、リンパ脈管筋腫症、頭皮血管肉腫の肺転移、骨肉腫の肺転移、食道破裂による気胸もあります。
| 続発性自然気胸―疾患が原因 |
|
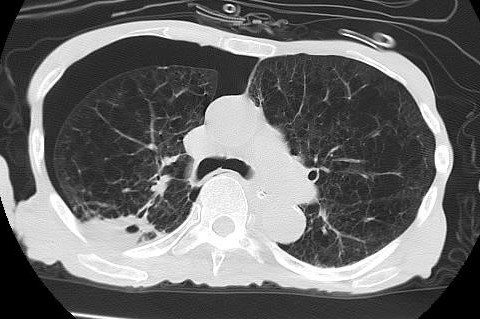
図9. 肺気腫の右肺気胸です。
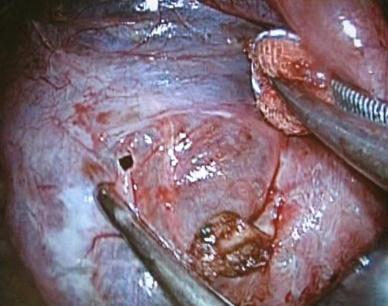
図10. 巨大肺嚢胞に穴が開いています。
2-6. 外傷性気胸
交通事故で肋骨が折れて、肺に刺さると空気が胸腔に漏れて気胸(ききょう)を起こします。このように外傷により起きた気胸は外傷性気胸と呼びます。この他に、胸部打撲による肺の破裂、ナイフによる刺創、銃による銃創などがあります。
2-7. 医原性気胸
医療処置が原因で生じる気胸を医原性(いげんせい)気胸と呼びます。例としては首に針を刺す治療や、首に点滴を入れるとき、胸に貯まった胸水を抜く処置の時の針のために発生します。気管支鏡という肺の内視鏡の検査で、肺を生検する時に肺に損傷が起こることもあります。
2-8. 月経随伴性気胸
月経随伴性(ずいはんせい)気胸という変わった気胸があります。これは生理(月経)の前後に発症する気胸です。
月経随伴性気胸の原因は、子宮内膜症が横隔膜に広がり、生理のときに横隔膜に穴が開くことにより空気が胸腔に空気が入り気胸となる、あるいは肺に子宮内膜症があり生理に際して肺に穴が開くことが原因であると考えられています。30代から40代に起こります。もちろん女性の病気です。
女性の気胸は比較的少ないので、女性が気胸を起こしたときは、月経随伴性気胸の可能性を考えておかなくてはなりません。治療は外科療法かホルモン療法を行います。
3. 気胸の検査や重症度
3-1. 気胸の症状
気胸(ききょう)の症状としては胸痛、呼吸困難、咳がありますが、症状がないのに胸部レントゲン検査や胸部CT検査で発見されることもあります。
聴診器や耳を当てて呼吸音を聞くと、病気側は呼吸音の減弱や消失、呼吸による胸郭運動の低下があります。
空気が大量に漏れると、肺がしぼみ、さらに心臓を圧迫してショックになることがあります。また、同時に左右肺の気胸を起こすと大変です。
3-2. 気胸の検査
気胸を診断するため、胸部レントゲン検査を行います。詳しく調べるときは、胸部CT検査を行います。
針を刺す、または胸腔ドレーンを入れる場所を確認するために胸部CT検査をすることもあります。高度の気胸(肺がほぼしぼんでいる)のときは胸部CT検査を行っても、肺はしぼんでいて肺の疾患の有無の情報は少ないです。
3-3. 気胸の重症度
気胸の程度は軽度気胸、中等度気胸、高度気胸に分類されます。また、生命の危険がある緊張性気胸、両側気胸もあります。
気胸の重症度
| 正常 | 胸部レントゲン検査で、肺尖(はいせん:肺の頂上)は胸膜頂に達する |
|---|
| 軽度気胸 | 胸部レントゲン検査で、肺尖(はいせん:肺の頂上)は鎖骨より上にある |
|---|---|
| 中等度気胸 | 胸部レントゲン検査で、肺尖(はいせん:肺の頂上)は鎖骨より下にある |
| 高度気胸 | 胸部レントゲン検査で、肺の虚脱が著しい |
| 緊張性気胸 | 高度気胸で、肺から空気がもれ続けて、胸腔内が陽圧になっている状態 |
|---|
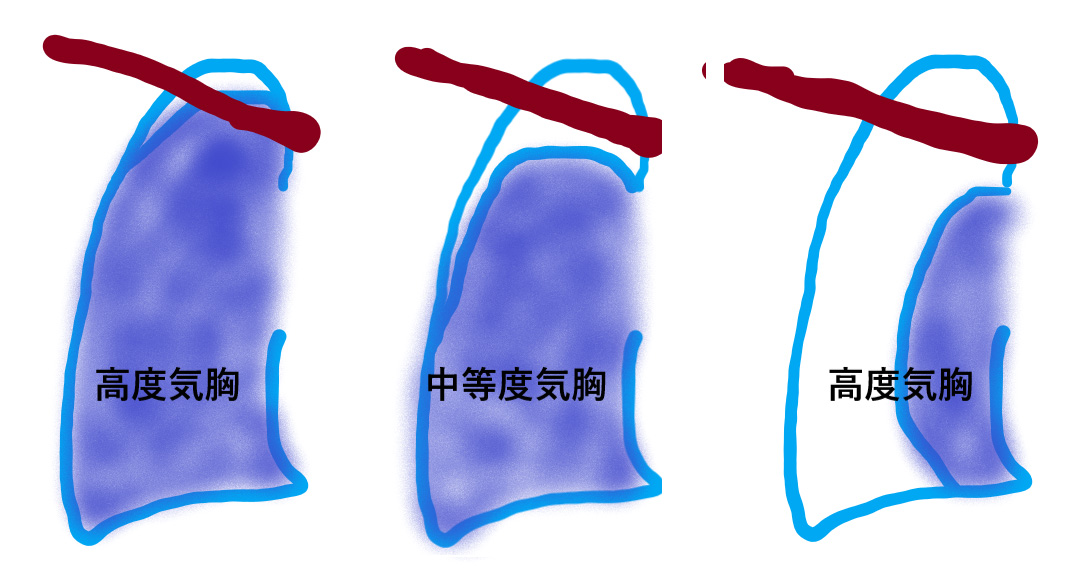
図11. 気胸の重症度分類です。
胸部レントゲン写真による気胸の程度の分類。茶色が鎖骨、青が肺、水色線は胸膜です(作画:秋葉直志)。
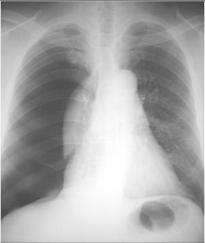
図12. 右高度気胸の胸部レントゲン写真です。向かって左側の肺、本人の右肺が完全にしぼんでいます。
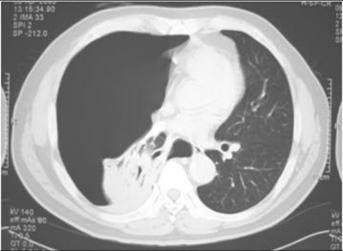
図13. 右高度気胸の胸部CT写真です。本人の右肺が気胸になっていて、空気が完全に抜けています。重力で背中側に肺が落ちています。肺は完全に虚脱しています。心臓は反対側に寄って、さらに空気で心臓を圧迫しており、緊張性気胸が疑われます。
4. 気胸の治療方針
4-1. 気胸の治療
保存的治療法には、様々な方法があります。何もせずに経過観察する方法。一時的に空気を抜く胸腔穿刺(きょうくうせんし)(脱気)、持続的に空気が抜ける管を入れる胸腔ドレナージがあります。経過観察、胸腔穿刺、胸腔ドレナージは空気が漏れた場所が自然に治るのを待つ方法です。
病変部の改善を目的とした積極的治療としては、胸腔鏡(きょうくうきょう)手術(VATS)、胸膜腔に薬物などを入れる胸膜癒着術、気管支鏡を用いて、空気が漏れる責任気管支に異物を入れる気管支鏡下気管支塞栓術があります。
4-2. 軽度気胸の治療方針
肺のしぼみ具合が軽度な軽度気胸で症状がなければ、入院しないで安静にし、外来で胸部レントゲン検査を適時行います。胸に針を刺して空気を抜く治療もありますが、肺が膨らむと閉じていた肺の穴が再開通する可能性があります。さらに肺がある程度膨らんでいるので肺を針で刺して気胸を悪化させる危険もありますのでお勧めしません。経度の気胸は、漏れていた空気は自然に血液に溶けて消失します。1−3週間で元に戻るでしょう。
軽度気胸でも、痛みや呼吸困難の症状があれば入院していただいた方が安心です。
4-3. 中等度気胸・高度気胸の治療方針
中等度気胸や高度気胸のときは、入院し胸腔ドレナージを行います。胸腔ドレナージは胸に管を入れて空気を持続的に抜く治療です。胸腔ドレナージを行うと空気の漏れが持続しても空気は外へ逃げますから、肺がしぼんで呼吸困難になる心配はありません。
4-4. 緊張性気胸の治療
緊張性気胸は生命に危険のある状況です。高度気胸で、さらに肺から空気がもれ続けると、胸腔内が陽圧になります。これにより、肺に血液が戻る経路の大静脈を圧迫し、心臓に血液が戻りません。心臓に血液が来ないと、心臓が収縮しても血液を体に送ることができません。つまり、血圧が低下しショックを起こすので生命の危険があります。
緊張性気胸を起こしたら、急いで胸腔内の空気を外に出して胸腔内の陽圧を解除することが重要です。つまり早期に胸腔ドレナージが必要です。一刻を争うような状況では、胸に注射針を刺すことによりまず陽圧の解除を行います。この際、再膨張性肺水腫(さいぼうちょうせいはいすいしゅ)に気を付けなくてはなりません。
4-5. 再膨張性肺水腫
緊張性気胸の際に、陽圧を解除する処置は早期にしなければなりませんが、胸腔ドレナージなどして空気を抜く作業はゆっくり行わなくてはなりません。緊張性気胸では胸腔内圧が高く、ドレナージチューブを入れると、一気に大量の空気が抜けてきます。肺は今まで陽圧で押さえつけられていた処から、急激に陰圧になり膨張しますから、咳などの症状が始まり、血圧の低下やショック、肺がレントゲンで水のために白くなってしまう変化が出ます。これを再膨張性肺水腫(さいぼうちょうせいはいすいしゅ)といいます。高度気胸の際は専門の医師による処理が安心です。
5. 気胸治療の判断
5-1. 気胸の治療期間
特発性自然気胸では空気漏れが止まっていれば1−3週間で元に戻ります。胸腔ドレナージが行われた場合にも、胸腔ドレナージを続けて1−2週間もすれば、多くの人で肺の空気漏れは自然に治ります。空気漏れが止まらないと、治療はさらに持続しなければなりません。続発性自然気胸では治療に難渋することがあります。
5-2. 気胸の手術適応
気胸に対して手術が必要と考える基準がありますが、これは施設によっても異なります。手術基準を以下に示します。
- 気胸の再発を繰り返す
- 空気漏れの持続
- 左右両側の気胸
- パイロットや潜水士など気胸の職業リスク
5-3. 胸腔鏡と開胸
胸腔鏡手術の長所は傷が小さく、美容的に優れていること、手術当初の痛みが開胸に比較して少ないことです。開胸に比べ気胸の再発率が高いことが、胸腔鏡下手術の始まった時期に問題になりましたが、現在は胸膜被覆術(きょうまくひふくじゅつ)を加えており、この欠点はほぼ克服されたと考えています。
5-4. 気胸手術のメリット
胸腔ドレーンが入っている間は基本的に入院している必要があり、いつ空気漏れが治って退院できるか予測がつきません。ところが手術を受けると、気胸以外に問題がなければ手術後数日で退院できることが一般的です。原発性自然気胸の人は若くて健康な男性が多いので、手術自体のリスクもあまりありません。長期の入院を避けたいと考えると手術の選択もいい方法です。
気胸の問題は、再発することです。手術の目的は原因であるブラを切除し、その後の再発率を下げることです。特発性自然気胸で肺の空気漏れが自然に塞がった人では1年以内の再発率が20-50%前後、手術を受けた人では数%になると言われています。手術以降の気胸再発率を大きく減らすことができるメリットがあります。
気胸の問題点はある日突然再発を起こすことです。若い方に多い病気なので、試験のときに気胸を起こす、他の大事なときに気胸を起こして困ることがあります。
気胸手術のメリット
| 入院期間短縮 | 手術なしでは退院予定不明。手術ありでは数日で退院 |
|---|---|
| 再発率の減少 | 手術した方が気胸再発率を大きく減らすことができる |
6. 気胸の治療法
6-1. 胸腔穿刺(脱気)
胸腔穿刺(きょうくうせんし)脱気(だっき)とは、局所麻酔をしたうえで肋骨の間から胸腔内に針を刺して、空気を抜く処置です。脱気して空気が減少すれば通常は肺が膨らみます。肺の破れた箇所については自然治癒を期待することとなります。
軽度気胸では脱気しないでそのままでいいと思います。中等度で症状があるなら脱気して様子をみてもいいかも知れません。
脱気しても、自然に肺の破れた箇所が塞がらず、いったん脱気してもまた肺がしぼんでくることもあります。その際は、再度の脱気を行う、次に説明する胸腔ドレナージや手術を行う、などの方針が検討されます
6-2. 胸腔ドレナージ
胸腔(きょうくう)ドレナージとは、胸腔にたまったものを外に持続的に排出することです。具体的には、胸に局所麻酔の注射を行い、管(チェストチューブ)を挿入します。管を特殊な容器(チェストドレーンバッグ)に連結し、たまっている空気や新たに漏れた空気を外に排出するのです。このドレーンバッグは外から空気が逆流しないようになっています。管が入っていてもドレーンバッグを持ってトイレに行ったり歩いたりすることが可能です。
胸腔ドレナージは以下の状況で行われます。
| 高度気胸 | 肺が著しく萎んでいる |
|---|---|
| 緊張性気胸 | 心臓や肺の圧迫により命の危険がある |
| 両側同時気胸 | 悪化したら呼吸ができなくなる可能性 |
| 血胸、胸水の合併 | 他疾患の合併 |
| 高齢者 | 予備力が少ない |
胸腔ドレナージを継続している限り、胸腔内の余分な空気はチューブを通して体外に排出されます。そのため、胸腔ドレナージをしていれば緊張性気胸の心配はありません。通常、水封式(ウォーターシール)で管理します。
最初からチューブに陰圧をかけて空気を吸引し、無理に胸腔内の空気を排出する方法もあります(低圧持続吸引ドレナージ)。ただし、しぼんだ肺が急に膨らむと再膨張性肺水腫という、肺の中に水分が漏れ出てくる状態になってしまうことがありますのでお勧めしません。ただし、空気漏れが非常に多い、肺が元々の病気で硬くなって、肺が膨らまない時には、チューブから持続吸引することで、無理に胸腔内の空気を排出する方法もあります。
胸腔ドレナージは中等度以上の気胸で行われます。肺が膨らみ、管(チェストチューブ)からの空気もれが無くなったら、管の抜去を行います。管の抜去後、肺のふくらみが良好なら退院です。
胸腔ドレナージの際に、肺からの空気漏れが治ったかどうかを判断するために、クランプテストという検査が行われることがあります。これは胸腔ドレーンを一時的に遮断(クランプ)してみて、翌日に肺のしぼみが現れるかどうか見る方法です。胸部レントゲン検査で肺がしぼんでいないことがわかれば、胸腔ドレーンを抜去してもよいと判断できます。
続発性自然気胸では脱気しても、肺からの空気漏れが多すぎる、あるいは元々の肺の病気で肺が硬くなっていることにより、肺が膨らまないことがよくあります。治療は簡単ではありません。
6-3. 気胸の手術(VATS)
気胸の手術は通常、全身麻酔を用いて胸腔鏡手術(VATS:バッツ)で行います。病変が広範なときは、開胸手術で行うこともあります。胸腔鏡手術については局所麻酔が選択されることもあります。
胸腔鏡手術では、胸に1-2cmほどの切開を1-3ヶ所行い、ここから照明付きカメラ(胸腔鏡)と器具を挿入します。肺の病変部を結紮や縫縮、切除して、特殊なシートで空気漏れの箇所を被覆・補強するなどして、空気漏れを治します。肺の切除は通常は肺部分切除ですが、肺区域切除、肺葉切除などもあります。手術後の液体や空気のたまりを外に出すように胸腔ドレナージの管を入れて手術を終了します。
続発性自然気胸の人では、原発性自然気胸の人よりも手術が難しくなります。また、原発性自然気胸であれば1-2時間程度の比較的単純な手術になりますが、続発性自然気胸ではかなり長い手術になることもあります。
6-4. 胸膜癒着術
気胸の治療の1つとして胸膜癒着術(ゆちゃくじゅつ)があります。適応としては続発性自然気胸で肺機能が著しく悪い、心臓が悪いなどの体力的に手術ができない方に対して行います。また、局所の問題として肺全体に病変のある方も手術が行えません。この場合、胸に入った管(チェストチューブ)から薬を入れて、肺を周囲と癒着させ気胸を起こさないようにします。この方法は手術と比較して効果が不確実です。
胸膜癒着術では、胸膜にわざと炎症を起こすため、発熱や胸の痛みを生じることがよくあります。また、肺炎や間質性肺炎という病気を悪くすることがあります。
胸膜癒着に使用される物質としては、タルク、テトラサイクリン、ミノサイクリン、自分の血液、50%ブドウ糖、ピシバニール(OK-432)などがあります。
6-5. 気管支鏡下気管支塞栓術
気管支鏡は肺の内視鏡です。局所麻酔後に口からカメラを挿入して、空気漏れを起こしている気管支を異物で閉塞させてしまうのが気管支充填術です。
胸腔ドレナージしても空気漏れが治らず、全身の状態が悪くて手術も難しい続発性自然気胸の人に行われます。余り普及している方法ではありません。
気管支充填術で使用する異物には、フィブリン糊、オキシセルロース、EWSなどがあります。
参考文献)
- 呼吸器外科学改訂第4版 南山堂2009年
- 改訂第2版呼吸器外科テキスト 南江堂2021年